Какие анализы на уреаплазму берут у женщин и мужчин
Уреаплазма — это бактериальный агент, проникающий в слизистую органов мочеполовой системы женщины при незащищенном половом акте от носителя. Зачастую бактерия себя никак не проявляет, это может стать причиной заражения плода в период беременности. Согласно исследованиям уреаплазма находится в организме более 60% здоровых женщин, не вызывая симптоматики. Клиническая картина начинает проявляться в период снижения иммунных свойств организма, развития воспалительных заболеваний, частых стрессов, беременности.
При отсутствии лечебных мероприятий уреаплазмоз становится причиной достаточно серьезных патологий (пиелонефрит, артрит). При развитии хронического течения болезни возникает бесплодие, не поддающееся терапии. Беременным женщинам назначается анализ на уреаплазму с целью своевременного выявления бактерии, во избежание возможного самопроизвольного выкидыша и других осложнений при вынашивании ребенка.
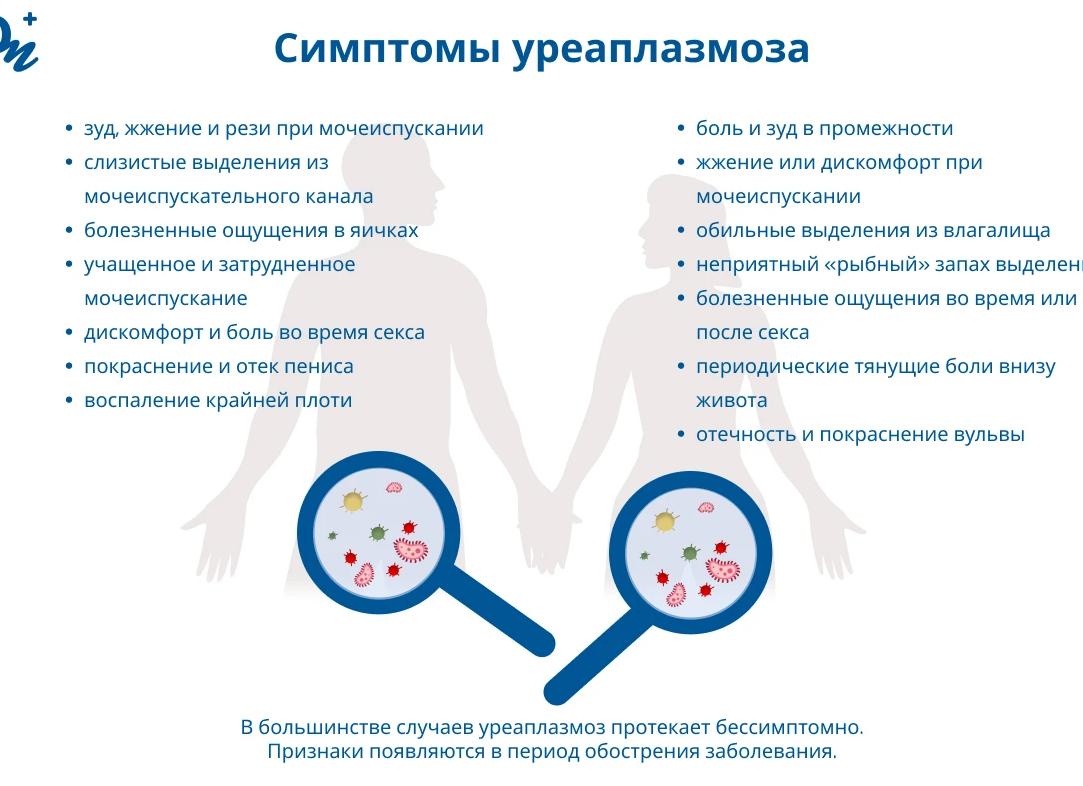
Не смотря на отсутствие характерных клинических проявлений, при уреаплазмозе может возникнуть болезненность и жжение в области наружных половых органов, бели со специфическим запахом и постоянное ощущение зуда. Данные проявления являются сигналом о наличии в организме патогенных микроорганизмов, в результате специалист направляет пациентку на сдачу одного из анализов на уреаплазму.
Взятие мазка
Взятие анализа на уреаплазму у женщин проводится с помощью мазка из половых органов: из цервикального и мочеиспускательного каналов, а также слизистой стенок влагалища. Первичное исследование включает мазки на флору и бакпосев.
В здоровом состоянии в женском организме помимо лактобацилл (полезных микроорганизмов) присутствуют в незначительном количестве стрептококки, стафилококки, грибы и уреаплазмы, что не является поводом для назначения лечебных мероприятий. Основным поводом для беспокойства считается наличие изменений в составе микрофлоры половых путей, после чего гинеколог назначает дополнительные исследования, позволяющие выявить наличие определенных бактерий.
Забор биологического материала производится на гинекологическом кресле с применением гинекологического зеркала. В ходе процедуры отсутствует болезненность, возможны ощущения дискомфорта при введении расширительного зеркала.
Для взятия мазка на уреаплазму используется стерильный тампон и предметное стекло. Собранный материал равномерно распределяют по стеклу и отправляют в лабораторию для исследования. Методика анализа заключается в окрашивании биологического материала медицинским красителем с последующим размещением под объективом микроскопа. Затем лаборант сможет определить наличие патогенных микроорганизмов по оттенку, который у каждого вида бактерий отличается. Как правило, окончательные результаты готовы в течение 3-4 часов после окрашивания материала.
Анализы на бактериологический посев берутся в течение нескольких дней до начала менструации либо в первые несколько дней после окончания. Взятие мазка на уреаплазму во время кровотечения не производится, в данном случае отсутствует гарантия достоверности результатов.
Как правильно подготовиться к взятию мазка?
Для получения наиболее достоверных результатов пациентам рекомендуется выполнение некоторых подготовительных действий:
- за три дня до обследования следует исключить сексуальную близость;
- за сутки необходимо отказаться от использования косметических средств для личной гигиены, спринцеваний и различных методов контрацепции в виде вагинальных свечей, мазей и в таблетированной форме;
- если женщина проходит терапию вагинальными таблетированными средствами, за 7 дней до взятия соскоба необходимо прекратить лечение;
- накануне вечером производятся гигиенические процедуры, при которых не используется мыло, исключительно вода теплой температуры;
- в день взятия соскоба требуется исключить любой гигиенический уход за половыми органами;
- за несколько часов до манипуляции рекомендуется воздержаться от опорожнения мочевого пузыря.
Исследование методом ПЦР
ПЦР (полимеразная цепная реакция) — в современной медицине считается одним из наиболее информативных методов выявления уреаплазмы, анализ позволяет выявить возбудителя даже при его незначительном количестве в слизистой мочеполовой системы. Уреаплазма определяется по строению ДНК, что делает возможным распознавание скрытых форм бактерий.

Для проведения исследования достаточно взятия образца биологической жидкости только из цервикального канала. Диагностические мероприятия занимают более пяти часов.
Исследование проводится между менструациями и требует соблюдения подготовительного этапа.
Как подготовиться к методу ПЦР?
Основные правила перед взятием мазка на ПЦР:
- лабораторный тест на ПЦР проводится вне периода приема антибактериальных средств;
- за несколько дней отказаться от медикаментозного лечения (при возможности);
- за два для рекомендуется прекратить использование контрацептивов для вагинального применения (суппозитории, таблетированные средства, мази);
- исключить половую связь за три дня до взятия анализа;
- за несколько часов до манипуляции не следует мочиться;
- непосредственно в день процедуры запрещается принятие душа, ванны и выполнение спринцеваний;
- обследование не проводится сразу после кольпоскопии (методика, позволяющая обнаружить опухолевые образования в шейке матки).
Иммуноферментный анализ
Методика исследования основана на определении бактериального агента по ДНК иммуноглобулина. Биологическим материалом для проведения ИФА является кровь пациентки, взятая из вены. Специалист-гинеколог выписывает направление в клиническую лабораторию, где и выполняется забор крови на пробу.
Взятый биоматериал исследуют на наличие антител в составе. На сегодняшний день иммуноферментный анализ применяется наиболее часто и является одним из наиболее доступных методов определения уреаплазмы в организме.
Перед сдачей венозной крови для выявления возбудителя практически не требуется особой подготовки. Достаточно за несколько дней исключить жирную пищу, копчености и солености, спиртные напитки из рациона, отказаться от курения сигарет. Единственным обязательным условием является отмена медикаментозной терапии, в частности антибактериальных средств, за семь дней до забора биоматериала. Лекарственные препарата могут повлиять на достоверность результатов.
Анализ крови на уреаплазменную инфекцию выполняется натощак в утреннее время суток.
Культуральный метод исследования
Культуральный посев считается не только одним из наиболее эффективных методов, доступных и достоверных в определении уреаплазменной инфекции, но и позволяет распознать разновидность бактерии. Данная результативность используется для назначения лекарственных препаратов, максимально воздействующих на инфекцию. В ходе проводимой терапии культуральный анализ назначается с целью определения эффективности лечебных мероприятий, при необходимости проводится коррекция терапии.
Для посева берется соскоб из половых органов пациентки специалистом-гинекологом с помощью зеркал и специального тампона. Мазок производится из уретры, стенок влагалища и канала шейки матки. Собранный материал сразу распределяют в специфическую питательную среду, где происходит рост микроорганизмов в течении трех суток. После этого проводится исследование посева.
Для выполнения анализа рекомендуется соблюдать некоторые правила подготовки:
- взятие соскоба проводится спустя 3-4 дня после окончания менструации;
- накануне вечером выполняются гигиенические процедуры без косметических средств, только с применением теплой воды;
- в день анализа исключить купание в душе и принятие ванн.
Что считается нормой и патологией при расшифровке анализов?
После проведения одного из четырех методов исследования, лечащий специалист определяет наличие инфекционного заболевания согласно показателям нормы. Не смотря на выявление бактерий в организме, только врач принимает решение о необходимости проведения лечебных мероприятий. В некоторых случаях женщины не нуждаются в специфическом лечении.
При иммуноферментном методе выдается бланк с графой титр, в которой указывают количество антител и с графой норма, что позволяет сравнить показатели в здоровом состоянии и готовые результаты. В каждой из клинических лабораторий методика проведения одного исследования может несколько отличаться, поэтому и цифры нормы указываются разные. При сомнительных показателях результатов назначается другой метод исследования.
Каждой женщине рекомендуется один раз в год проходить обследование у гинеколога, которое включает сдачу мазков из мочеполовых органов. Своевременное выявление патологического процесса позволит быстро и эффективно избавиться от заболевания, без развития осложнений. Раз в полгода следует посещать гинеколога при частой смене сексуальных партнеров, при низкой иммунной системе и наличии хронических заболеваний органов малого таза.
Что включает в себя лечение уреаплазмоза?
Не смотря на корректно разработанные лечебные мероприятия по устранению уреаплазмоза организме женщины, достичь полного выздоровления зачастую удается после проведения нескольких повторных курсов. Связано это с наличием возможных сопутствующих заболеваний внутренних органов либо с воспалительными процессами мочеполовой системы. Также обусловлено присутствием бактерий не только в клетках половых органов, но и за их пределами.
Терапия разрабатывается исключительно квалифицированным специалистом индивидуально в каждом отдельном случае, в зависимости от количества бактерий, тяжести инфекционного процесса и особенностей организма женщины.
При остром течении болезни применяются антибактериальные средства. Для подострой стадии воспаления используют антибиотики совместно с дополнительными лекарственными препаратами для местного воздействия на инфекцию.
Наиболее тяжело поддается терапии хроническая форма заболевания. В данном случае подбираются антибактериальные препараты широкого спектра действия для перорального приема и спринцеваний. Кроме того, назначаются средства для повышения иммунных свойств организма.
Лечебные мероприятия направлены на полное устранение возбудителей инфекционного процесса. При хроническом течении не всегда удается достичь полного выздоровления, поэтому все усилия направленны на повышение иммунитета, что позволит снизить проявления болезни и минимизировать возможное обострение.
Основные правила терапии
Для эффективного результата каждой женщине рекомендуется соблюдать некоторые правила:
- лечение назначается специалистом-гинекологом после проведенного обследования и наличия результатов необходимых анализов;
- самолечение исключается полностью;
- лечение назначается для пациентки и ее сексуального партнера;
- в период проведения терапии рекомендуется исключить сексуальный контакт, однако возможны половые акты с использованием презерватива;
- соблюдение диетического питания, что позволит улучшить общее состояние здоровья: исключить жирные продукты, жаренные блюда, консервы, соленья, копчености; включить в ежедневный рацион употребление свежих овощей и фруктов, натуральные соки;
- отказаться от употребления спиртных напитков, наркотических веществ и табакокурения;
- прием лекарств и выполнение местных процедур проводится строго по времени, назначенного специалистом; при пропуске приема лекарственных препаратов эффективность лечения значительно снижается.
Медикаментозная терапия
Основные лечебные мероприятия состоят из применения лекарственных средств. Различают несколько групп препаратов, используемых для лечения уреаплазмоза.
Антибактериальные средства — группу подбирают после выявления чувствительности бактериального агента к препарату. Дозировка подбирается соответственно с тяжестью течения и общего состояния пациентки.
Наиболее популярные группы медикаментов:
- назначаются лекарства из групп фторхинолонов второго либо четвертого поколения (ципрофлоксацин, моксифлоксацин);
- макролиды: азитромицин, кларитромицин и джозамицин; азитромицин назначается крайне редко из-за достаточно быстрого приспособления бактерий к веществам в составе антибиотика;
- тетрациклиновый ряд: преимущественно используется доксициклин, обладающий бактериостатическими свойствами и негативно влияющий непосредственно на возбудителя.
В обязательном порядке совместно с антибиотиками применяются лекарства, обладающие противомикробным (метронидазол) и противогрибковым эффектом.
Разновидность формы лекарственных средств подбирается врачом, это могут быть вагинальные суппозитории, таблетки, растворы, инъекции.
Иммуномодулирующие препараты — позволяют повысить защитные свойства организма, тем самым ускоряя процесс выздоровления и снижая возможное развитие осложнений. Главными медикаментами являются лекарства на основе интерферона:
[Фото]
- циклоферон;
- неовиру.
После курса иммуностимуляторов может понадобиться повторная терапия, спустя некоторое время для закрепления более стойкого эффекта.
Дополнительное лечение состоит из препаратов с восстанавливающим действием: адаптогены, лекарства для улучшения регенерационных процессов в слизистых оболочках органов малого таза, антиоксиданты, биостимуляторы, ферментативные средства (Вобензим).
Один курс лечения длится не менее 10-14 дней. Спустя несколько недель после завершения курса терапии врач назначает повторные анализы, по результатам которых будет оцениваться эффективность проведенных м6е5роприятий.
При полном выздоровлении лечение ограничивается одним курсом с дальнейшим соблюдением профилактических мер безопасности и посещением гинеколога раз в 6 месяцев.
При наличии бактерий в организме после приема медикаментов требуется пройти повторный курс мероприятий.
Методы профилактики
Соблюдение некоторых профилактических мер поможет избежать возникновение инфекции в мочеполовых органах:
- посещение гинеколога с целью профилактического обследования и сдачи анализов не менее одного раза в год;
- исключить случайные половые акты с партнерами, в здоровье которых нет уверенности;
- наличие постоянного сексуального партнера;
- использование барьерных контрацептивов при половом контакте;
- отказ от спиртных напитков и курения;
- повышение защитных свойств организма;
- ежедневная физическая активность (прогулки на свежем воздухе, занятия спортом, плавание и прочее).
Комментарии запрещены.







Своевременное обследование и лечение уреаплазмы важны для предотвращения осложнений и сохранения здоровья.
Уреаплазма – серьезная бактериальная инфекция, которая может быть безсимптомной у более чем 60% женщин, но при этом приводить к серьезным осложнениям, таким как бесплодие и пиелонефрит. Для диагностики уреаплазмоза проводят различные анализы, такие как мазок, ПЦР и иммуноферментный анализ, что позволяет своевременно выявить инфекцию и начать лечение. Лечение уреаплазмоза включает в себя применение антибиотиков, иммуномодуляторов и препаратов для восстановления слизистой оболочки, а также требует соблюдения ряда правил и профилактических мер для предотвращения рецидивов и осложнений.