Стадии и разновидности сифилиса
Сифилис (устаревшее название – люэс) – системное заболевание с хроническим течением, относящееся к венерическим инфекциям. Оно сопровождается поражением покровных тканей и слизистых оболочек, нервной, опорно-двигательной систем, а также большинства внутренних органов. В зависимости от особенностей течения сифилиса и стадии патологии клинические проявления инфекции могут быть самыми разнообразными.
Согласно общепринятой (в научном мире ее также называют традиционной) классификации сифилиса, все его виды можно условно разделить на: первичный, вторичный (ранний и поздний), третичный.
Симптоматика сифилиса на начальной стадии связана лишь с дерматовенерологическими синдромами (и часто остается незамеченной больными). Третья стадия сифилиса имеет куда более опасные и неприятные последствия для здоровья. Об особенностях сифилитического процесса на всех этапах развития заболевания – в нашем обзоре.
Причины и стадии заболевания
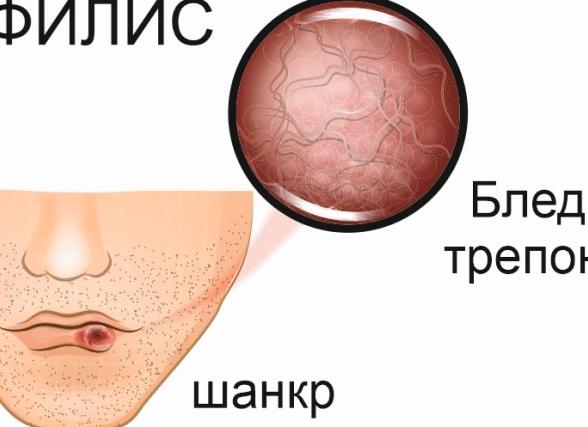
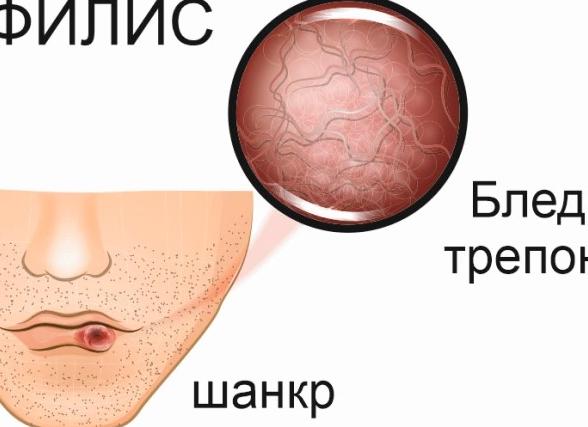
Специфическим возбудителем сифилиса является Treponema palidum (бледная трепонема) – вид грамотрицательных спирохет, имеющих вытянутую форму и несколько завитков.
В основном инфекция передается половым путем при незащищённых половых контактах. Однако заразной является кровь и ряд других биологических жидкостей, поэтому нередки случаи инфицирования при:
[Фото]
- переливании препаратов, изготовленных на основе донорской крови (плазма, эритроцитарная масса);
- использовании общих шприцев и другого медицинского инструментария, контактирующего с кровью;
- использовании общей бритвы, зубной щетки и других «кровавых» бытовых приборов;
- кормлении ребенка грудным молоком.
Бытовой путь распространения инфекции возможен только при продолжительном контакте с больным сифилисом последней (3) стадии. На этом этапе возбудитель активно выделяется из сифилитических гумм и может попасть на повреждённые слизистые оболочки здорового человека при поцелуях, использовании общей посуды и предметов обихода. Заражение медицинского персонала чаще происходит во время работы с биологическим материалом, а также аутопсии трупов больных (особенно детей с врождёнными формами сифилиса).
При стандартном развитии патологического процесса выделяют следующие периоды сифилиса:
- инкубационный;
- первичный;
- вторичный;
- третичный.
Все эти виды сифилиса характеризуются различным механизмом развития и характерными особенностями течения.
Инкубационный период
В среднем от первого попадания возбудителя в организм до появления клинических признаков сифилиса проходит 20 дней. Однако в медицине отмечались случаи укорочения инкубационного периода до нескольких дней и удлинения до 5-6 недель. Первое характерно для заражения из нескольких источников одновременно или при развитии микст-инфекции (сочетанного действия нескольких возбудителей). Длительное течение часто развивается на фоне приема антибиотиков широкого спектра по поводу лечения другого заболевания.
На этой стадии сифилиса происходит внедрение Treponema palidum в организм и ее размножение посредством деления (каждые 28-32 часа количество микробных телец увеличивается в геометрической прогрессии). Клинико-морфологических и серологических проявлений заболевания ещё нет: анализ инкубационного периода и возможного пути проникновения инфекции в организм проводится уже после появления ее первых признаков.
Первичный сифилис
Первичный период сифилиса длится около 6-7 недель. Долгое время его разделяли на два подтипа – серонегативный, продолжающийся до трех-четырех недель, и характеризующийся отрицательным результатом классических серологических тестов (реакции Вассермана, Закса-Витебского, Кана, Колмара). При появлении положительного результата со стороны хотя бы одного из анализов заболевание переходило в серопозитивную форму. Однако благодаря разработке современных высокоспецифичных и высокоточных методов диагностики (ПЦР, РИФ, РИБТ) эта классификация утратила свою актуальность. Сегодня специфические авидные антитела к антигенам возбудителя обнаруживаются не позже, чем при диагностике других инфекций.
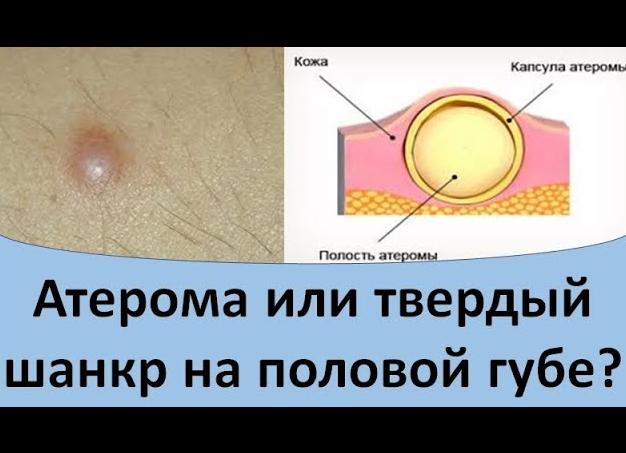
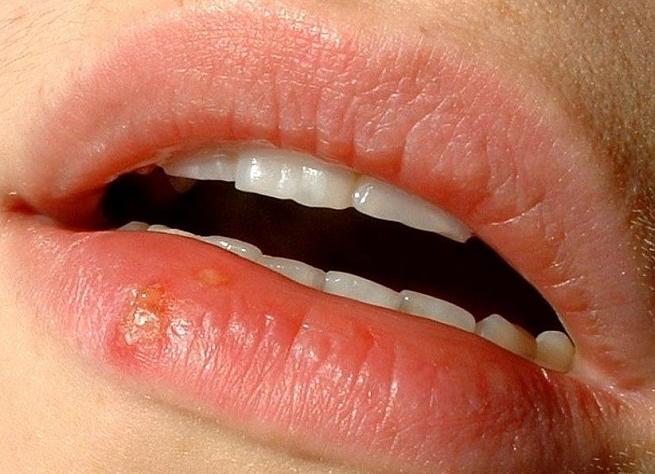
Твердый шанкр – важный диагностический признак
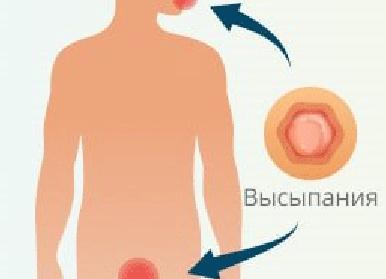
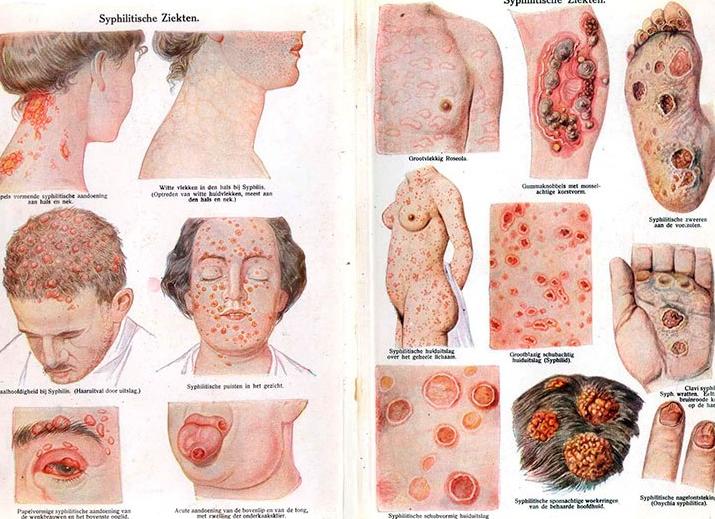
Главным клиническим проявлением сифилиса на ранней стадии считается появление твердого шанкра (первичной сифиломы). Это образование представляет собой плотное безболезненное изъязвление в области внедрения Treponema palidum. Воспалительный инфильтрат, целостность кожи или слизистой на поверхности которого повреждена, имеет округлую форму. Эрозия с четкими ровными краями и алой блестящей поверхностью может быть покрыта скудным прозрачным отделяемым, не кровоточит. Размеры стандартной первичной сифиломы составляют 10-20 мм, однако встречаются мелкие (2-5 мм) и гигантские (30-40 мм) шанкры.
Среди типичных локализаций образования:
- головка полового органа, кожа лобка, мошонка;
- слизистая уретры и наружного отверстия мочеиспускательного канала;
- вульва и преддверие полового органа;
- аноректальная область;
- живот и бедра;
- кисти и предплечья;
- молочные железы;
- подбородок, слизистая ротовой полости.
По внешнему виду и другим особенностям можно легко спутать первичную сифилому с мягким шанкром. Среди общих черт этих патологических образований выделяют идентичные механизмы развития аффекта – внедрение возбудителя через кожу или слизистые оболочки, формирование пустулы и превращение ее в язву.
Типичные различия представлены в таблице ниже.
Кроме того, сифилитический шанкр не содержит плотных спаек с окружающими тканями, не имеет тенденции к росту и образованию дополнительных язвочек. Его образование отражает иммунный (защитный) ответ организма на внедрение бактериального агента в организм больного.
Согласно исследованиям дерматовенерологов, большое распространение получили нетипичные формы расположения первичного аффекта. Среди них:
- множественный шанкр;
- шанкр на коже пальцев;
- индуративный (плотный) отек;
- шанкр-амигдалит.
Множественный шанкр характеризуется образованием нескольких плотных инфильтратов с изъязвлением неподалеку друг от друга. Его образование связано с внедрением в организм большого числа возбудителей и активным иммунным ответом.
Шанкр-панариций чаще развивается у медицинских работников. По своему клиническому течению практически не отличается от несифилитического гнойного воспаления пальцев рук, поражает обычно фаланги 1-3 пальцев правой кисти. В отличие от классического первичного аффекта, может сопровождаться болевыми ощущениями. Иногда сочетается с сифиломой, расположенной на коже гениталий.
Индуративный отек развивается в случае, если первичное внедрение возбудителя произошло в области половых органов. Мошонка у мужчин или область половых губ у женщин увеличивается в размерах, приобретает застойный сине-фиолетовый цвет, интенсивный в центре и менее выраженный на периферии очага поражения. При пальпации кожи не остаётся ямки или других признаков «классического» отека. Как правило, больные не предъявляют жалобы на боли, однако отек и уплотнение может причинять им лёгкий дискомфорт, связанный с ношением нижнего белья и одежды. Такой вариант первичной стадии сифилиса продолжается 1-4 недели.
Амигдалит развивается в случаях, когда местом заражения стала ротоглотка. Такой первичный аффект сопровождается односторонним увеличением лимфоидной ткани (миндалины), которая приобретает более плотную консистенцию, значительно выпирает в глотку, сопровождается болью и чувством дискомфорта при глотании. Дифференцируют заболевание с ангиной, которая, как правило, отличается двухсторонним увеличением небных миндалин.
Помимо первичной сифиломы как в классическом, так и атипичном варианте течения, обращает на себя внимание регионарный лимфаденит. При этом ближайшие к язвенному образованию лимфатические узлы:
- увеличены в размерах;
- имеют более плотную консистенцию;
- не имеют сращения с окружающими тканями;
- «холодные» (отсутствует местное повышение температуры).
Помимо этого некоторые больные предъявляют жалобы на слабость, утомляемость, чувство разбитости – общие признаки интоксикации.
К концу начального периода патологии все клинические проявления, включая первичную сифилому, исчезают (даже в случае отсутствия анибактериального лечения). Начинается второй, бактериемический период заболевания.
Вторичный сифилис
Вторая стадия сифилиса манифестирует с генерализации инфекционного процесса и проникновения трепонемы в системный (общий) кровоток. Для нее характерны патологические изменения не только в месте внедрения Treponema palidum, но и по всему организму.
Симптомы сифилиса на второй стадии разнообразны. Встречаются:
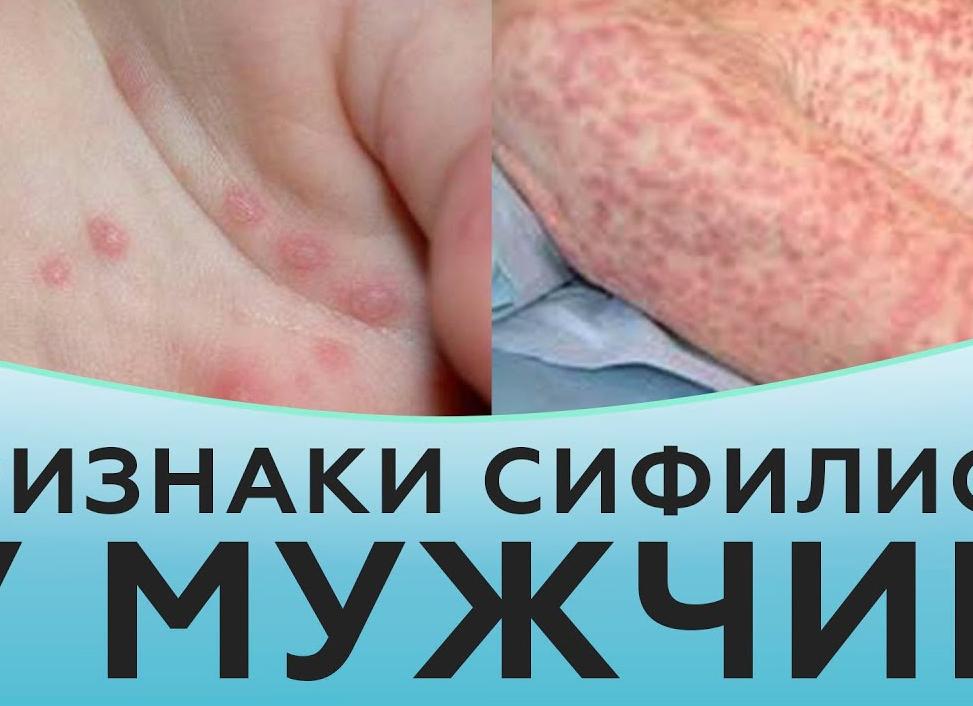
- Дерматологические поражения. Чаще всего развивается бледно-пятнистая сыпь на коже шеи («ожерелье Венеры), груди, живота. Возможно появление множества мелких подкожных кровоизлияний.
- Сухость, ломкость и выпадение волос (вплоть до облысения).
- Лимфаденит. На 2 стадии воспалены не только регионарные, но и магистральные лимфатические узлы по всему организму.
- Явления интоксикации – субфебрилитет (часто температура не поднимается выше 37-37,2 °С), слабость, гриппоподобное состояние, сопровождающееся катаром слизистой носоглотки (насморком, болью в горле, кашлем), симптомами конъюнктивита.
Этот период заболевания продолжается не более 6-7 дней (как правило, 2-3 суток). По их завершению пятнистая сыпь бледнеет, сходят на нет признаки воспаления дыхательных путей. Наблюдается хронизация процесса.
Третичный сифилис
После генерализации инфекции наступает латентная (скрытая) форма заболевания, которая может продолжаться годами.
Третья, последняя стадия сифилиса активно развивается приблизительно у 30% больных. Она характеризуется поражением всех внутренних органов и систем:
- аорты и крупных артериальных стволов;
- головного и спинного мозга;
- костно-сосутавного аппарата и мышц;
- покровных тканей – кожи и слизистых.
На этой стадии сифилиса из-за наличия многих очагов воспаления на органах и тканях образуются мягкотканные опухоли – сифилитические гуммы, которые затем перерождаются в фиброзные узлы и становятся причиной функциональной недостаточности в организме.
При сифилитическом аортите развиваются признаки гипоксического поражения всех органов и тканей. Больные предъявляют жалобы на головокружение, шум в ушах, нарушения зрения, обмороки, стенокардические боли в области сердца, одышку. Симптомы эндартериита разнятся в зависимости от преимущественной локализации воспалительного поражения.
Нейросифилис
Понятие «нейросифилис» включает несколько форм патологий ЦНС, главной особенностью которых является развитие в третьем периоде рассматриваемого заболевания. Чаще всего развивается:
- менингит;
- менингомиелит;
- острое нарушение мозгового кровообращения;
- Болезнь Бейля;
- спинная сухотка;
- табопаралич;
- атрофия II пары черепно-мозговых нервов;
- гуммозное поражение органов ЦНС.
Болезнь Бейля
Сифилитические изменения ЦНС проявляются прогрессивным параличом, или болезнью Бейля. Эта патология характеризуется грубыми изменениями психической деятельности и когнитивными нарушениями вплоть до деменции. Нередки случаи диагностики сопутствующей неврологической симптоматики.
В классическом варианте болезнь Бейля состоит из трёх этапов: инициальная стадия, стадия ярких клинических проявлений, деменция.
Инициальная стадия характеризуется истощаемостью, мышечной гипотонией, апатией, быстрой утомляемостью. Со временем заметными становятся первые изменения личности: больной утрачивает способность соблюдать нормы поведения, теряет чувство стыдливости и такт. Исчезает чуткость к близким, социальные контакты становятся неприятны для обеих сторон. Позже нарастают вялость и безучастное ко всему отношение, снижается память и способность к концентрации внимания. Критика своего состояния полностью отсутствует.
К симптомам неврологического дефицита на этой стадии можно отнести:
- разницу в диаметре зрачков;
- парезы и параличи мышц глаза;
- тремор;
- различная интенсивность сухожильных рефлексов на правых и левых конечностях;
- неуверенность, шаткость походки;
- нарушение координации движений;
- монотонность, заторможенность речи.
На стадии ярких клинических проявлений продолжают нарастать признаки слабоумия и когнитивных нарушений. Возможно появление психотической симптоматики: бредовых идей, паранойяльных мыслей. У некоторых больных развивается маниакальный синдром (приподнятое настроение, болтливость, навязчивость) и грубая половая распущенность. Другие, напротив, сталкиваются с депрессией, подавленным настроением, суицидальными мыслями и нигилистическим бредом.
На последней стадии деменции больные превращаются в глубоких инвалидов. Они не могут обслужить даже самые простые свои потребности и нуждаются в постоянном уходе.
Спинная сухотка
Сухотка – ещё один неврологический синдром, возникающий при сифилисе. Характеризуется поражением участков спинного мозга – задних столбов и нервных корешков.
На первой стадии заболевание проявляется болями в проекции пораженных корешков, парестезиями (патологическим ощущением ползанья «мурашек», покалывания). Вторая стадия сопровождается сенситивной атаксией: больной теряет чувство опоры, ходит осторожно, словно по резиновой поверхности, «штампуя» каждый свой шаг. Третья, паралитическая стадия характеризуется утратой сухожильных рефлексов, мышечно-суставной чувствительности. Пациент теряет ощущение положения тела в пространстве и больше не может передвигаться самостоятельно.
Рассмотренные выше виды отражают классическое течение сифилиса. К сожалению, существует множество атипичных и бессимптомных форм инфекции, которые значительно затрудняют клиническую диагностику и требуют обязательного проведения высокоспецифичных лабораторных анализов. Профилактика венерических заболеваний, обращение к врачу даже при незначительных жалобах, регулярные профилактические осмотры и своевременное лечение помогут избежать развития серьезных осложнений сифилиса и сохранить здоровье.
Комментарии запрещены.

Сифилис – серьезное заболевание, требующее своевременной диагностики и лечения, чтобы избежать развития опасных осложнений для здоровья. Профилактика и регулярные осмотры помогут предотвратить серьезные последствия инфекции.