Что такое врожденный сифилис, какие его признаки и способы лечения?
Одним из распространенных и опасных венерических заболеваний в современном здравоохранении остаётся врожденный сифилис. Несмотря на то, что ВОЗ сообщает о значительном сокращении частоты встречаемости этой внутриутробной инфекции, врачам приходится сталкиваться с этим осложнением в своей каждодневной практике.
В нашем обзоре рассмотрим причины, механизм развития, клинические особенности, а также принципы диагностики и терапии врождённого сифилиса.
Что провоцирует развитие инфекции у плода?
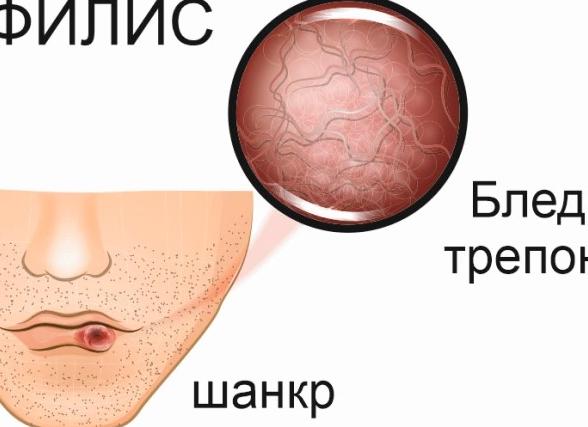
Итак, что такое врожденный сифилис? Эта патология сопровождается трансплацентарной передачей возбудителя инфекции Treponema palidum будущему ребенку от больной матери. Чаще всего заражение происходит на 16-20 неделе беременности, когда завершается физиологическое формирование плаценты. При этом заражение плода происходит как в случае, если женщина болела до зачатия, так и при ее заражении во время вынашивания малыша.
В зависимости от времени развития врожденный сифилис делится на раннюю и позднюю формы. Раннее сифилитическое поражение включает инфицирование плода, малышей грудного возраста (до 1 года) и детей дошкольного возраста (в возрасте 1-4 года). Позднюю форму инфекции отличает длительное и практически бессимптомное течение: ее диагностируют, как правило, после четырех лет после рождения.
Здоровая плацента является естественным барьером для попадания в кровь будущего ребенка чужеродных агентов. Чтобы произошло проникновение возбудителя венерической патологии в организм малыша, происходят патологические изменения в ткани плаценты. При этом сифилис распространяется к плоду двумя путями:
- Бледная трепонема заносится через пупочную вену;
- Также проникают в лимфатическую систему ребенка через микротрещины, расположенные в пуповине.
Негативное влияние венерической инфекции на организм беременной провоцирует развитие следующих исходов заболевания:
- прерывание беременности на поздних сроках (самопроизвольный аборт);
- преждевременные роды;
- мертворождение;
- появление на свет детей с врождённым сифилисом (ранним, поздним).
Поражение плаценты при инфицировании
Поражение плаценты при трансплацентарном заражении носит первичный характер. При инфицировании она становится увеличенной в размерах, гипертрофированной или гиперплазированной, тяжёлой. За счёт нарушения эластичности тканей этот орган беременности выглядит дряблым, легко рвется. Сифилис плода уменьшает массу плаценты до ⅓ веса ребенка (при норме 15-20%).
Чтобы подтвердить диагноз, необходимо отправить биологический материал (кусочек плаценты) на морфологическое исследование.
При этом врач-цитолог сможет определить следующие патологические изменения:
- отечность;
- разрастающиеся грануляции;
- абсцессы медиальных волокон ворсинок;
- пери- эндоартерииты;
- обнаружение бледных трепонем.
Большая часть дегенеративно-дистрофического поражения касается именно зародышевой части плаценты. Материнская сторона страдает реже, и ее изменения обычно неспецифичны. Кроме того, ранний врожденный сифилис провоцирует изменения в строении пуповины (инфильтрация лейкоцитов в стенки артерий и вены). Также нередко наблюдается снижение объема околоплодной жидкости.
Поражение плода
Часто ранний врожденный сифилис становится причиной развития патологий плода. На первых месяцах беременности инфекция не может передаваться ребёнку, поскольку активное плацентарное кровообращение ещё не налажено. Однако патологические изменения в репродуктивной системе женщины часто становятся причиной недостаточного питания (гипотрофии) и нарушений обмена веществ в организме плода. В 60-70% случаев это производит к его внутриутробной гибели и самопроизвольному аборту.
Начиная с 20 недели беременности, Treponema pallidum способна проникать в кровеносную систему малыша, вызывая специфические патологические изменения в организме. С этого момента диагностировать сифилис плода в случае преждевременных родов или мертворождения можно при наличии специфических признаков:
- размеры и масса при сифилисе плода отличаются от стандартных в меньшую сторону;
- наблюдаются симптомы мацерации (отслойка кожи пластами, патологическая подвижность суставов, расплавление мозга, спадение черепа);
- распространенная мелкоклеточная инфильтрация большинства внутренних органов;
- склеротические изменения тканей;
- обнаружение во внутренних органах значительного количества спирохет.
Морфологические изменения при врожденном сифилисе плода: симптомы со стороны внутренних органов представлены в таблице ниже.
Ещё один орган-мишень, поражающийся при врождённом сифилисе – кости. У ребенка на V-VI месяце внутриутробного развития развивается специфический остеохондрит или остеопериостит преимущественно в зонах роста, расположенных между эпифизом и диафизом.
Признаки инфекции после рождения
Ранний врожденный сифилис у детей младше 12 месяцев имеет другие клинические проявления. Признаки сифилиса у новорожденного и грудничка связаны с поражением всех внутренних органов и систем. Больной ребенок имеет типичный внешний вид:
- сухая и морщинистая, словно старческая кожа;
- участки гиперпигментации на лице и тела;
- непропорционально большая голова с выраженными лобными буграми;
- четко визуализируемая подкожная венозная сеть;
- себорейные корки на голове;
- глубоко запавшая переносица;
- худые и вытянутые конечности;
- беспокойство и тревожный сон малыша, частый и громкий крик;
- задержка психомоторного развития;
- нарушения простейших безусловных актов (сосания, дыхания, глотания);
- выраженная дистрофия, низкий процент подкожно-жировой клетчатки, пролежни.
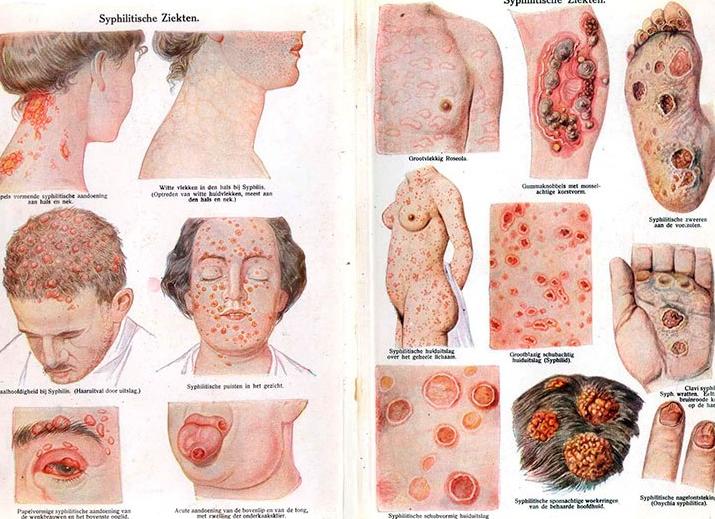
Часто признаки врождённого сифилиса у новорожденных сопровождаются характерной кожной симптоматикой. Проявления сифилитического поражения эпидермиса наблюдаются в 70% случаев.
Сифилитическая пузырчатка новорождённого – симптом, патогномоничный для врожденной формы заболевания. Определяется сразу после появления ребенка на свет или появляется спустя несколько дней. Характеризуется образованием на коже пузырей, имеющих несколько отличительных особенностей. Во-первых, они располагаются преимущественно на ладонной и подошвенной поверхности конечностей, лице. Во-вторых, их размер сравнительно небольшой, колеблется от 5 до 10-15 мм. Пузыри имеют плотную покрышку, ярко-алое основание, а внутри них продуцируется прозрачная серозная (реже — геморрагическая) жидкость, содержащая большое количество возбудителей (спирохет).
Образования при сифилитической пузырчатке могут самопроизвольно вскрываться. Это приводит к обнажению инфильтрированной гиперемированной эрозии, которая через несколько дней подсыхает с образованием коричнево-красной корки.
Признаки заболевания у дошкольников
Симптомы врожденного сифилиса у детей младше 4 лет выражены незначительно. Обычно поражается не весь организм, а две-три отдельные системы. Специфичными считаются кожные проявления:
- мокнущие крупные папулезные высыпания на коже паховой области, промежности, естественных складок, реже на лице и волосистой части головы;
- эрозирующие кондиломы, сливающиеся друг с другом;
- пустулы с эрозированным узелком в центре, локализующиеся преимущественно на слизистой десен, миндалин, языка, а также в уголках рта.
Кроме того, для этой формы сифилиса характерно появление признаков сифилитического ларингита (осиплость голоса, першение в горле), ринита (атрофический насморк, иногда – разрушение сошника и носовой перегородки), облысения, лимфаденита, поражения опорно-двигательного аппарата (периоститы пальцев, фалангиты).
Поражение ЦНС сопровождается отставанием ребенка в психическом и моторном развитии, судорожными припадками, гидроцефалией, вялотекущим воспалением мозговых оболочек. Часто болезнь протекает с патоморфологическими изменениями органа зрения (атрофия зрительного нерва и слепота, кератиты и хореоритиниты).
Позднее сифилитическое поражение у детей
Клинические признаки этой формы проявляют себя не раньше, чем на 4-5 году жизни ребенка. Согласно статистике, чаще с симптомами этой формы пациенты сталкиваются в возрасте 14-15 лет.
У многих детей с поздним вариантом течения патологии признаки ранней формы сифилиса протекают бессимптомно. У других обнаруживаются типичные патоморфологические изменения (деформация мозгового или лицевого черепа, нос седловидной формы).
В целом клиническая картина заболевания не отличается от третичного сифилиса. У детей и подростков наблюдаются множественные полиорганные нарушения, висцеропатии, заболевания нервной системы и желез внутренней секреции.
К специфическим симптомам, достоверно указывающим на развившееся у ребенка врождённое сифилитическое поражение, относится:
- паренхиматозный кератит (выраженное помутнение роговой оболочки, слезотечение, светобоязнь);
- зубная дистрофия (гипоплазия резцов, наличие на коренных зубах серповидных и полулунных выемок);
- лабиринтит (глухота, вызванная дистрофическими поражениями обоих слуховых нервов).
К вероятным поздним признакам сифилиса можно отнести гонит (хроническое воспаление коленных суставов), периоститы и остеопериоститы, «саблевидные» голени, седловидный нос (значительное выступаете ноздрей вперёд вследствие деформации костей черепа), ягодицеобразный череп, дистрофию коренных зубов, различные поражения нервной системы (умственная отсталость, дизартрии, гемипарезы, спинная сухотка и джексоновская эпилепсия).
Принципы диагностики
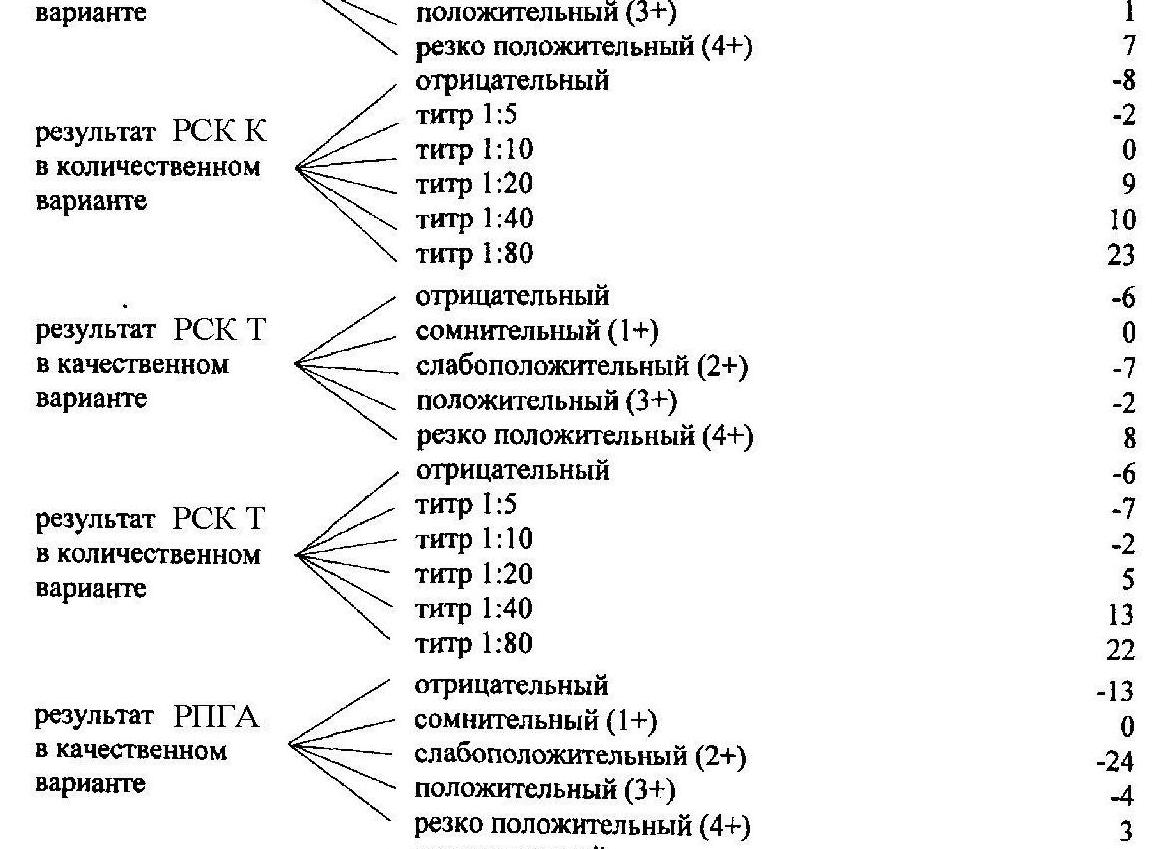
В диагностике врождённой формы сифилиса большую роль играет знание клинических и патоморфологических особенностей заболевания. Для подтверждения догадок врача обычно применяются стандартные серологические тесты, которые при ранней форме заболевания результативны в 100% случаев, при поздней – в 90-92% случаев.
Помимо лабораторных тестов, важное диагностическое значение имеют:
- люмбальная пункция (при наличии неврологической симптоматики);
- R-графия костей и суставов;
- консультации специалистов: педиатра, офтальмолога, ЛОР-врача, невропатолога, инфекциониста.
Во время диагностики инфекции у ребенка важно одномоментно обследовать его мать и других близких родственников. При этом забор крови у женщины за 2 недели до и 2 недели после родов не рекомендуется ввиду недостаточной информативности результатов. Для высокой диагностической ценности серологическое обследование женщины и новорожденного должно быть комплексным и включать реакцию Вассермана, РИБТ и РИФ.
Актуальные подходы к терапии
Основным методом противомикробной терапии сифилиса остаётся длительное и систематическое назначение терапевтических дозах производных пенициллина:
- водорастворимые – бензилпенициллин (калиевая, натриевая соль);
- средней дюрантности – новокаиновая соль бензилпенициллина, Бициллин, Прокаинпенициллин;
- высокой дюрантности – ББП (дибензилэтилендиаминовая соль бензилпенициллина).
[Фото]
Предпочтительный метод поддержания постоянной терапевтической концентрации антибиотика в организме – регулярное его внутривенное или внутримышечное введение. При пероральном приеме лекарственное средство всасывается в кровь значительно хуже. Если у ребенка диагностировано сифилитическое поражение нервной системы, инъекции препарата следует сочетать с его эндолюмбальным введением, а также пиротерапией (созданием искусственной гипертермии), улучшающей прохождение пенициллинов через гематоэнцефалический барьер.
При индивидуальной непереносимости ребенком пенициллиновых антибиотиков или аллергических реакциях в анамнезе применяются альтернативные схемы лечения Эритромицином и другими макролидами, а также производными Тетрациклина. Использование цефалоспоринов не рекомендовано вследствие возможных случаев перекрестной аллергии. Также противопоказаны для монотерапии аминогликозиды (эффективны против бледной трепонемы только в очень высоких дозировках, токсичных для ребенка) и сульфаниламиды (возбудитель показывает в их отношении высокую устойчивость).
Прогноз заболевания во многом определяется своевременность обращения за медицинской помощью. Ранняя скрининговая диагностика венерической патологии у беременной женщины позволяет не допустить инфицирования плода, а лечение врождённого сифилиса эффективными антибиотиками значительно снижает риск развития осложнений.
Вследствие проводимого курса интенсивной противомикробной терапии большинство детей с врождённым сифилисом полностью выздоравливают к концу первого года жизни. Однако запущенное поражение большинства внутренних органов при поздней форме заболевания может иметь серьезные последствия для здоровья.
Меры профилактики
Система диспансеризации, активно разрабатываемая ВОЗ в конце XX века, позволила, значительно уменьшить число случаев регистрации пациентов с врождённым сифилисом. Большую роль в этом сыграли:
- обязательный учёт всех пациентов, больных сифилисом (особое внимание при этом уделяется женщинам репродуктивного возраста);
- раннее выявление и своевременное начало лечение лиц-источников инфекции;
- терапия по принципам гарантированного объема бесплатной и высококачественной медицинской помощи;
- двух- или трехкратное профилактическое обследование на сифилис всех будущих мам, а также работников пищевой промышленности, ДДУ;
- тесная связь в работе ЖК, родильных домов, педиатрических отделений поликлиник и кожно-венерологических диспансеров.
Лабораторная диагностика сифилиса у беременных женщин проводится в начале (в момент постановки на учёт в женскую консультацию) и в конце (на сроке 30-32 недели) беременности. Если в ходе обследования у будущей мамы была выявлена эта венерическая инфекция в активной или скрытой форме, ей назначается полный курс противомикробной терапии. При указании на сифилис в анамнезе, женщина также проходит профилактический курс лечения антибиотиками, даже в случае, если она уже успешно завершила терапию. Инъекции производных пенициллина в этом случае необходимы для профилактики рецидива заболевания и рождения здорового малыша.
Таким образом, профилактика врождённого сифилиса заключается не только в предупреждении развитии инфекции посредством санитарно-просветительской работы среди лиц репродуктивного возраста, пропаганды защищённых половых контактов и использования презервативов, но и в раннем выявлении венерического заболевания у беременной женщины.
Своевременное обращение за медицинской помощью предотвратит развитие серьезных необратимых изменений в организме плода и позволит родить крепкого и здорового ребенка.
Комментарии запрещены.

Комментарии 0